L’EB è nota anche come “sindrome dei bambini farfalla”, facendo riferimento all’estrema fragilità dei pazienti, che ricorda quella delle ali delle farfalle.
A livello mondiale, l’epidermolisi bollosa interessa circa 1 bambino su 17.000 nati, ossia circa 500.000 persone; in Italia, l’incidenza è inferiore, con circa un bambino affetto ogni 82.000 nati, per un totale di circa 1.500 pazienti sul territorio nazionale.
L’EB è un gruppo di patologie estremamente complesse sul piano clinico e dai profondi risvolti psicologici, sia per il paziente sia per i familiari; l’EB può manifestarsi in tre forme principali: semplice (o epidermolitica); giunzionale; distrofica (o dermolitica).
Quando presente in forma lieve, l’epidermolisi bollosa può comunque consentire un’esistenza normale, mentre le forme più gravi possono essere letali anche in epoca neonatale o intrauterina.
Cause
L’epidermolisi bollosa è indotta da cause genetiche complesse, a oggi caratterizzate soltanto in parte.
Negli ultimi 20 anni, sono stati individuati oltre 13 diversi geni potenzialmente coinvolti nella malattia, ma non in grado di spiegarne tutte le forme esistenti.
A determinare le manifestazioni a livello di cute e mucose è la presenza di una o più proteine alterate tra quelle necessarie per garantire la connessione e l’aderenza tra l’epidermide e il derma sottostante, come il collagene, la laminina, le cheratine e le integrine. Queste alterazioni fanno sì che i filamenti di ancoraggio tra i diversi strati della pelle siano molto fragili o del tutto assenti e che qualsiasi azione che generi sfregamento o attrito porti a lesioni cutanee e intensa infiammazione.
Sintomi
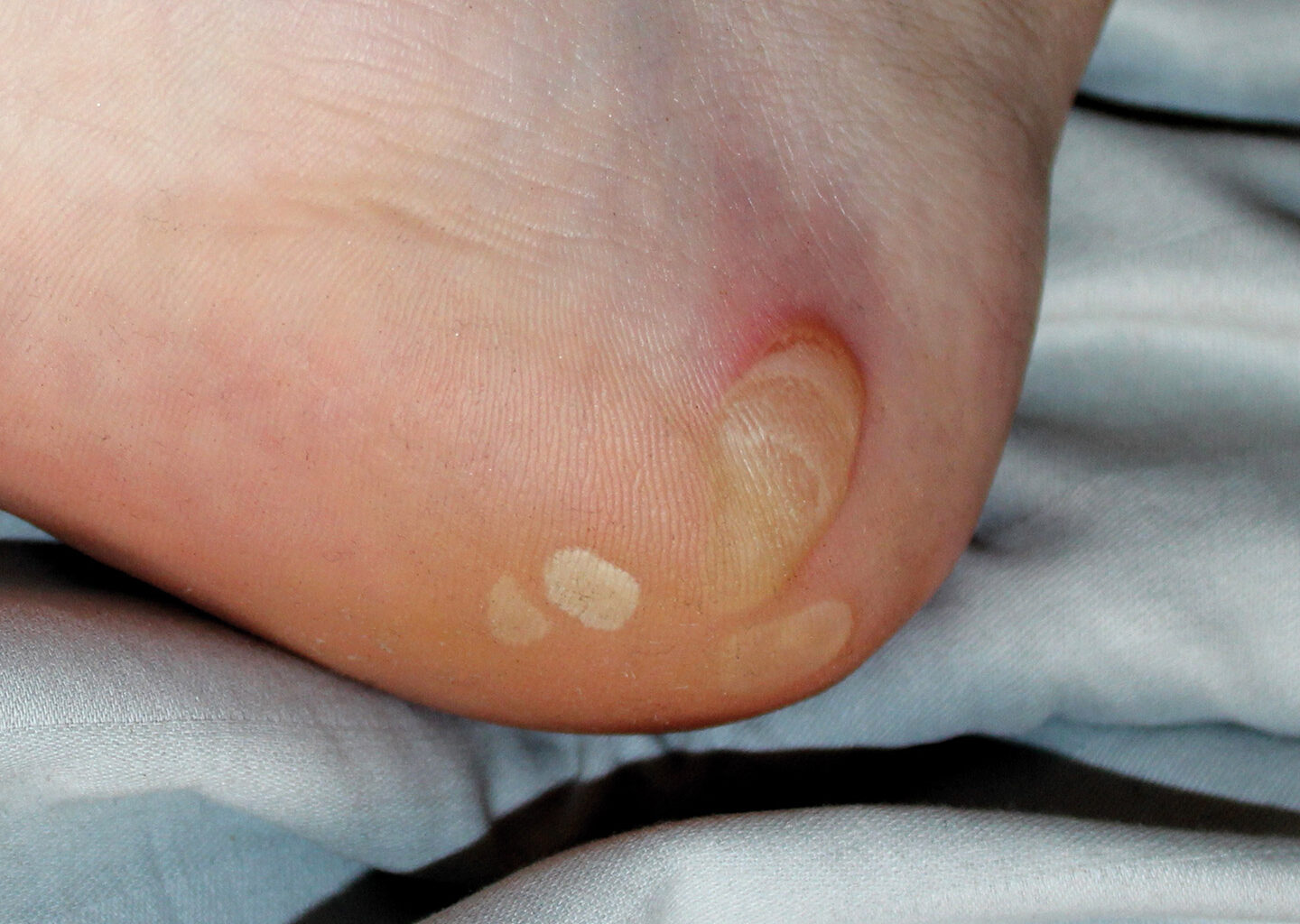
La manifestazione più evidente dell’epidermolisi bollosa consiste nell’estrema fragilità e nei gravi danni alla pelle che comporta, sotto forma di bolle e lacerazioni.
Tuttavia, la malattia coinvolge anche molti organi interni e può essere alla base di numerose complicanze severe.
I sintomi dell’epidermolisi bollosa visibili dall’esterno comprendono:
- aftosi orale;
- bolle sull’epidermide;
- bruciore alla bocca;
- vescicole rotondeggianti su cute e mucose dell’area facciale e/o genitale;
- disfagia (difficoltà a deglutire);
- ulcere cutanee;
- unghie con righe verticali;
- instabilità e caduta dei denti.
Il contenuto delle bolle può essere di tipo sieroso (fluido trasparente) o ematico (contenente sangue). Le aree più comunemente interessate dalla malattia sono le superfici di gomiti, ginocchia, caviglie e glutei.
L’epidermolisi bollosa può, inoltre, provocare dolore e lesioni cicatriziali; il grado di invalidità associato alla malattia può essere significativo, considerando che spesso sono interessate le mani e i piedi. In alcune forme, si osservano anche vaste aree “disepitelizzate” (ossia del tutto prive degli strati superficiali della cute) e alterazioni della morfologia delle unghie (distrofia ungueale).
In qualche caso, sono coinvolte le mucose degli occhi, della bocca o dei genitali.
Quando la malattia interessa la laringe e l’esofago possono insorgere seri disturbi della deglutizione, con conseguente difficoltà ad alimentarsi.
Diagnosi
La diagnosi iniziale di epidermolisi bollosa può essere emessa dal dermatologo, dal neonatologo, dal pediatra o dal medico di famiglia, in funzione dell’età d’esordio.
Una volta riconosciuta la malattia sulla base della valutazione clinica, è necessario effettuare l’analisi in immunofluorescenza di un campione di cute lesionata, prelevato con biopsia, per esaminare quali delle proteine della giunzione dermo-epidermica sono alterate.
Successivamente, è importante effettuare test di diagnosi genetica, allo scopo di caratterizzare il più precisamente possibile il tipo di malattia presente e attuare un counseling adeguato, informando i familiari del paziente sulla prognosi e sulle eventuali complicanze cui il bambino potrà andare incontro.
Tra gli stili di vita
Attualmente non esistono cure risolutive per l’epidermolisi bollosa, tuttavia è possibile alleviare i disagi di chi ne soffre attraverso terapie farmacologiche locali o sistemiche orientate a ridurre i sintomi e a prevenire l’infezione delle lesioni (se necessario, anche con antibiotici) e interventi chirurgici mirati a riparare i danni cutanei e mucosi più critici e/o che stentano a risolversi (per esempio, a livello dell’esofago).
In alcuni casi, possono essere proposti trapianti di pelle nelle aree maggiormente danneggiate.
In presenza di lesioni a livello esofageo, è indispensabile prevedere un’alimentazione basata su cibi nutrienti ed energetici, molto morbidi (o semiliquidi), freschi o a temperatura ambiente e assumibili in piccole quantità.
Nei casi di maggiore compromissione dell’esofago, può essere necessario ricorrere alla nutrizione parenterale.
La riabilitazione può avere un ruolo sia nel mantenere/ripristinare la mobilità di articolazioni e muscoli poco usati a causa del dolore associato alle lesioni cutanee sia per insegnare movimenti alternativi a quelli abituali che permettono di compiere le principali azioni necessarie in modo più agevole.
In futuro, una cura più efficace e potenzialmente definitiva potrà venire dalla terapia genica, dal trapianto di cellule staminali o da terapie basate su proteine ingegnerizzate o linee cellulari, attualmente al vaglio della ricerca.